不妊相談
当院では主に以下の項目について不妊相談を行っています。
ご関心の項目をクリックして下さい。

妊娠と不妊症
妊娠のしくみ
まず不妊症について知るためには、どの様な経過をたどって、妊娠に至るのかを知る必要があります。
■ step1
まず、卵巣からの排卵がおこることが大切です。
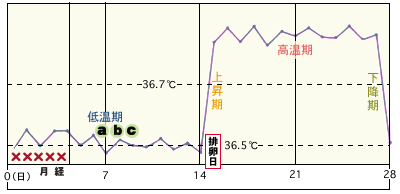
排卵の有無は基礎体温をつけていると分かる事が多いのですが、理想的には月経開始日より(月経周期といいます)14日目頃に、排卵があると望ましいと考えられております。
これが遅れれば、遅れる程、妊娠する可能性が少しづつ低くなる事があると言われております。
■ step2 |
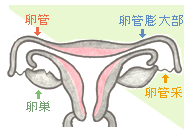 |
■ step3
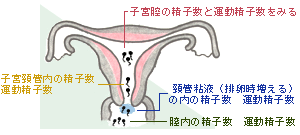
膣内で射精された精子は、子宮頚管→子宮腔内→卵管と進み卵管膨大部に達し、卵子と出会います。
精子は1回の射精で数千万、数億の数が出ますが、実際に卵管膨大部で卵子に出会うのは少なくても数十、多くて200~数百と言われております。
この間には、膣内から膣外に流れてしまう精子や、膣内で動けなくなってしまったもの(膣内は弱酸性の為)、頚管を通りぬけられなかったり、また子宮腔にある細胞に貧食される精子等があり、最終的に卵子の所まで到達するには、多くの難関がある訳です。
※精子の正常数等については、後で詳しくお話し致します。
■ step4
卵管膨大部で卵子と精子が出会った後、選ばれた精子が卵子の中に入ってきます。これが受精です。
■ step5
受精した卵(受精卵)は、卵管の中で2細胞、4細胞と倍々に分割していきます。この間、この受精した卵は、約5日目位の間で子宮の方に移動し、子宮腔に入ってきます。
■ step6
子宮腔に入った受精卵は、大よそ2日間位のあいだに子宮内膜に付着し、その後子宮内膜に潜り込んで行きます。これを着床といいます。
不妊の原因
赤ちゃんができにくい方に、一言でこれが原因と言い切ることは、大変むずかしい事です。その原因は実に沢山ある可能性があります。
ここでは代表的な幾つかをあげておきます。
| 1 | 排卵に異常がある時 15% | 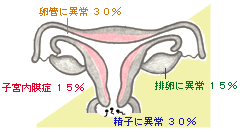 |
|---|---|---|
| 2 | 子宮内膜症 15% | |
| 3 | 卵管に異常がある時 30% | |
| 4 | 精子に異常がある時 30% | |
| 5 | その他 10% |
このうち、その他とは子宮腔内に慢性の炎症がある方
(昔は結核が原因の事がよくありました)
子宮、卵管や卵巣の周辺に炎症のあった方甲状腺に異常がある方などいろいろあります。
しかし、いろいろな検査をしても全く異常がなくとも妊娠されない方もおられます。
また一方で、治療をする前の検査をしている段階で妊娠される方もおられます。
不妊症については、まだ十分分かっていない所も多く、通院されてなかなか妊娠されない方も、医師とじっくりお話をしながら検査や治療を進められる事をおすすめ致します。
検査について
1)排卵は?
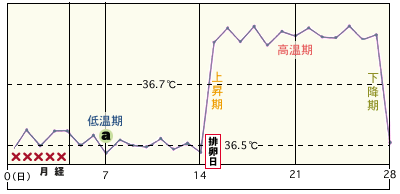
基礎体温からみた検査タイミング
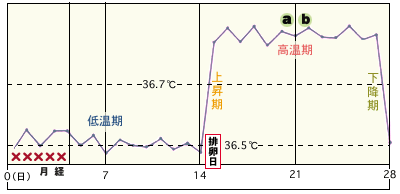
まずは「基礎体温の測定」から。
これだけで、排卵を始めホルモンに関する色々な情報が分かります。
排卵日は必ずしも体温が下がった日とは限りません。
体温が上昇している間、高温期にも排卵がおこることがあります。
排卵日がいつかはっきりさせなくてはいけない時は(タイミング指導や人工受精の時など)超音波検査を行ったり、尿の中のホルモンをはかったりします。
遅延型排卵とは通常の人の排卵より遅れて排卵があることを言います。月経の開始日から14日目頃に排卵する方が多いのですが、21日目以降に排卵する方では少し妊娠率が落ちるというデータもあります。但しこれは絶対的なものではありません。排卵が遅い方で妊娠される方も多勢おられます。
a )超音波検査
排卵が近くなると卵巣内の卵胞が大きくなります。この卵胞の大きさをみることで排卵の有無、いつ頃排卵するかが分かります。
b )尿中ホルモン検査
尿中に出てくるホルモンを測定することで排卵日を推定することができます。
※基礎体温、超音波検査、尿中のホルモンを測定することでかなり正確に排卵日を推測することが可能となりました。
c )脳下垂体ホルモン検査
卵巣ホルモン検査 脳下垂体から出る、FSH、LH、プロラクチン等のホルモン測定をします。
また卵巣から出るエストラジオールなどのホルモン検査を行うこともあります。
脳下垂体ホルモンと卵巣はお互い密接な関係をもっており、この間のホルモンの働きはとても大切です。
d )LH-RHテスト
きちんと排卵がおこるためには脳にある視床下部→脳下垂体→卵巣といったホルモンの命令系統が十分に働いている必要があります。この上から下への命令系統がきちんと働いているか、また下の働き具合が上に報告されているかをみる検査です。
必要に応じて医師から検査をすすめられる場合があります。
2)精子は?
基礎体温からみた検査タイミング
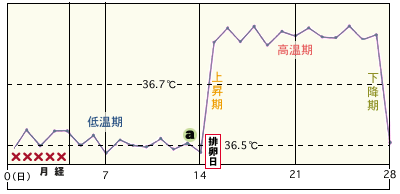
a )フーナーテスト |
 |
b )精液検査(WHOの分類があります。)
| 精液量――― | 2.0ml以上 |  |
これはだいたいの目安です。 細かい所は医師と相談する ことが大切です。 |
| 精子数――― | 20×106/ml以上 | ||
| 運動率――― | 50%以上 | ||
| 奇形率――― | 30%以下 | ||
| 白血球数―― | 1×106/ml未満 |
c )抗精子抗体検査
せっかく精子が入ってきても女性の側に、これを寄せつけない成分があることがあります。それを調べるものです。
精子の浸入、受精、着床あるいは受精卵の成長の各段階に影響があるとの研究がありますが、克服するためにいくつかの工夫が考えられております。
※月経の周期とは別に随時行うことができます
3)卵管は?
基礎体温からみた検査タイミング
a )子宮卵管造影 |
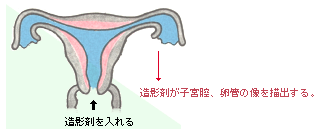 |
b )卵管通気検査 |
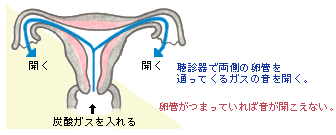 |
c )卵管通水検査 |
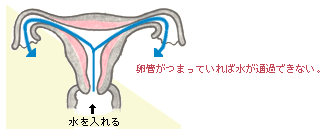 |
4)子宮は?
基礎体温からみた検査タイミング

a )子宮内膜検査
体温の高温期、受精卵の着床する時期に子宮内膜がそれにふさわしい状態になっているかを調べるものです。また卵巣のホルモンに子宮内膜がうまく反応しているかも分かります。(但しこの検査はしない時もあります)
b )高温期のホルモン検査
受精卵が着床する時には、卵巣からの十分なホルモンが出されていなければいけません。 それを調べるものです。
主に血液中のプロゲステロン、エストロゲンなどを測ります。
c )子宮内膜症
子宮や卵巣が少し腫れ、月経痛が強くなる病気です。
最近この病気で十分な治療がなされていないときは、不妊症と関係があることが分かってきました。
この病気にかかっていないか診ることも不妊症の治療の大事な要素となっております。
※月経の周期とは別に随時行うことができます。
d )クラミジア感染症
最近、感染率が上がっている病気です。
症状が軽いだけに気が付かないうちに感染していることがあります。
慢性化したものが不妊症と関係することがありますので、こうした病気にかかっていないかという事も大切な検査となります。
子宮の出口の分泌液のチェック、血液検査で分かります。
※月経の周期とは別に随時行うことができます。
5)体調は?
基礎体温からみた検査タイミング
a )内視鏡検査
子宮の内に小さな筋腫があったり、ポリープ(内膜ポリープ)があったりすると、着床しにくかったり、妊娠しても流産し易すかったりします。
予め、子宮鏡といって、子宮腔内を調べることもあります。検査自体はそれ程痛くありませんし、時間もかかりません。
子宮内に筋腫などが見つかれば、これを切除した方が良いという医師からのアドバイスがある時もあります。
b )甲状腺ホルモン検査
甲状腺に異常があると排卵障害があったり、妊娠しても切迫流産の症状が出ることがあります。
排卵に異常があるときに調べることもありますし、来院された時すぐに検査をすすめられることもあります。いずれにせよ必要に応じて検査された方が良いと言われる可能性があります。
治療方法について
1)タイミング指導
基礎体温を計っていただいた上で、超音波検査で卵胞の大きさを計測しながら、排卵日のタイミングをみて夫婦生活をしていただきます。
排卵のLHホルモンを尿中で測定することもあります。
2)排卵誘発剤
排卵に異常のある時は勿論ですが、特に排卵に異常が無くとも、排卵誘発剤をおすすめすることがあります。
これは、排卵があっても必ずしも卵管内に卵(卵子)が入らない場合があるからです。 1個より複数の卵が出た方が妊娠率が高まるのではないかと考えられる時におすすめすることがあります。
3)人工受精(AIH)
ご主人に自宅で精子をとっていただき、病院で活動力のある精子を選び出し、子宮腔内に入れる方法です。
卵管内の卵子に到達する精子の数が普通の夫婦生活に比べ格段に多くなり、それだけ妊娠の確立が高くなると考えられています。
人工受精の時軽い痛みがあることがありますが、極めて軽度です。
人工受精は夫の尿道に異常がある人に用いられたのが最初とされております。約200年前の事だそうです。
また、人工受精で生まれたお子さんについて詳しい経過の観察が行われましたが、精神面、身体活動力を含め普通に生まれたお子さんと全く差がなかったという結論が出ています。
4)コントロール下 の人工受精
お薬を用いて自然に出る脳下垂体ホルモン(この作用により排卵の準備と実際の排卵が起こります。)の分泌を止め、自然の排卵が起こらない様にします。
その上で人工的に排卵誘発剤を用いて排卵の準備を行い、決まった日に排卵があるようにコントロールします。
排卵が起こるとその時間に合わせて人工受精を行いますが、排卵されたばかりの新鮮な卵(卵子)と精子が出会うことにより、妊娠率がより高まる可能性があると考えられております。
5)体外受精
卵管で受精し、妊娠に至るのが普通ですが、排卵誘発剤を多量に用いて排卵の準備をさせた上で卵巣から卵(卵子)を取り出します。
ご主人には病院で精子をとっていただき、その精子を調整の上、一定の数を卵子にかけます。
受精が確認されたら、その受精卵を子宮内に戻します。一度、身体の外に卵を取り出し、受精させるので体外受精といいます。
卵をとる時(採卵の時)、膣の方から針を刺しますので少し痛みがある時がありますが、麻酔を用いますので痛みはかなり緩和されます。
体外受精で、最初に赤ちゃんが生まれて20年が経ちました。色々な研究がなされておりますが、生まれた赤ちゃんに統計上なハンディは無いと言われております。
■ step1
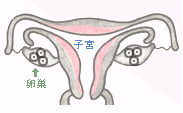
|
お薬で排卵直前の状態まで卵胞(卵の入った袋)を成長させます。 |
■ step2
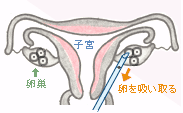
|
膣の方から針をさして卵胞の中の液ごと卵を吸い取ります。 |
■ step3
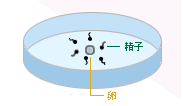
|
卵が成長するのに良い培養液を入れた容器に卵1コあたり5万あるいはそれ以上の精子を入れます。 |
■ step4
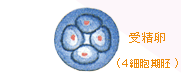
|
顕微鏡下で受精を確認します。 |
■ step5
|
受精卵は普通3日以内の範囲で子宮の中に戻されます。 |
■ step6
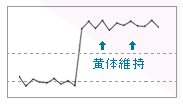
|
黄体維持(Luteal supportといいます)のために胚移植のあとにお注射、内服薬、膣坐薬をすすめられることがよくあります。 |
※ 体外受精の時は稀ですが、副作用がおこることもあります。実際の治療をうける際には、医師、看護婦あるいは専門的な知識をもった技師の人にお話しを聞いておくことも大切です。
6)顕微受精
精液の状態が悪いときや体外受精で受精しなかった時などに顕微受精がすすめられることがあります。
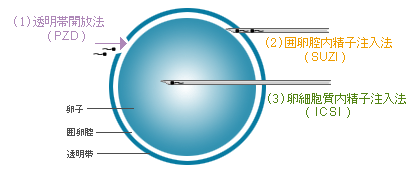
顕微受精には次の3つのアプローチがあります。
(1)卵子は透明帯という膜に囲まれてありますが、精子がここを通りやすくする方法
(透明帯開放法)
(2)あるいは人工的に通してあげる方法(囲卵腔内精子注入法)
(3)さらには、卵子の細胞の中に直接精子を入れてあげる方法(卵細胞質内精子注入法)
があります。
※現在は3番目のICSIが最も広く用いられております。
費用について
不妊症で通院されていて何らかの異常が見つかった場合(例えば、排卵障害、卵管通過障害など)は、もちろん保険が効きます。
ただし、人工受精、体外受精、顕微受精の段階に至りますと、現在のところまだ保険適用にはなっておりません。
当院での費用は以下の通りです。
| 検 査 | 精液検査 3,000円 |
|---|---|
| 抗精子抗体検査 11,000円 | |
| 治 療 | 人工受精 13,200円 |
注意事項
※消費税が別にかかります。
※人工受精(AIH)
精子数により人工受精の方法がかわります。
採卵、胚移植時のお薬、注射等に若干の費用がかかります。
